てんかんとは?
てんかんとは、脳の神経細胞が異常に興奮し、それが広がって、さまざまな神経症状を引き起こす「(てんかん)発作」を反復するものとされています。特に、脳の一部分が異常活動し、これが引き金となって、てんかん発作が起こる場合、その部分を「てんかん焦点」と呼びます。
神経細胞の興奮の結果、脳の機能が障害され、体の強直やけいれん、脱力、異常感覚、記憶障害などとともに発作が広がると、体の一部が勝手に動いたり、会話の途中にもうろう状態になり、意識を失います。発作は数秒から数分続き、発作後の症状が残ることもありますが、回復すると平常通りの生活に戻ることができます。
てんかんの原因
てんかんは、脳の神経細胞に過剰な電気信号が流れて、脳からの情報が一時的に停止したり混乱したりすることによって起こる脳の病気です。
てんかんの原因には、次のようなものがあります。
- 脳出血や脳梗塞、アルツハイマーなどの病気
- 出産時のトラブルなどによる脳障害
- ウイルスや細菌による感染症
- 遺伝子の変異
- 先天的な代謝異常
- 自己免疫の異常
てんかんは脳の機能の乱れ
人間の体には神経が張りめぐらされ、その神経の中を弱い電気信号が通ることによって色々な情報が伝達されます。脳には神経細胞が集合し、様々な情報を処理しています。たとえば、目や耳、皮膚、舌からの情報は、神経を通じて脳に伝達されることによって「きれい」「暑い」「甘い」などと感じます。逆に「話す」「走る」などのように、脳からの命令を伝達することによって体を動かしたりもします。 さらに、意識しない心臓の動きや呼吸の調節、感情・情緒・理性などの精神活動や記憶も脳で制御しています。
このような働きのある脳内の電気信号が、何かの原因で一斉に過剰に発生すると、その部位の脳の機能が乱れ、脳は適切に情報を受け取ることや命令ができなくなり、体の動きをコントロールできなくなります。
発作の起こる部位と症状の関係
大脳は、中央の溝を境に大きく右半球と左半球に分かれています。そして、右半球は左半身を、左半球は右半身の神経を調整し、また脳は各部位ごとにそれぞれの働きを担っているため、電気信号の乱れや興奮が起こる部位によって発作の症状が変わってきます。
てんかん患者さんは、発作の起こる部位が決まっているために、発作ごとに同じ症状が繰り返されます。たとえば、手を動かす神経の部位で過剰な電気的興奮が起こると手のけいれんが起こります。
発作の起こる仕組み
脳の神経は興奮と抑制がバランスよく働いています。興奮が強くなりすぎると抑制系の神経が働いて興奮を抑える、というようにバランスを取ります。
しかし発作が起こる時には、興奮系の神経が強く働いたり、抑制系の神経の力が弱まることで、脳内に激しい電気的乱れ(過剰興奮)が生じます。
大脳の各部位の働き
人間の脳は大脳、小脳、間脳、脳幹などから構成されています。その中で、人間らしい複雑な行動をコントロールするのが大脳で、主に前頭葉、頭頂葉、後頭葉、側頭葉の4つに分けられ、それぞれの部位によって働きが異なります。
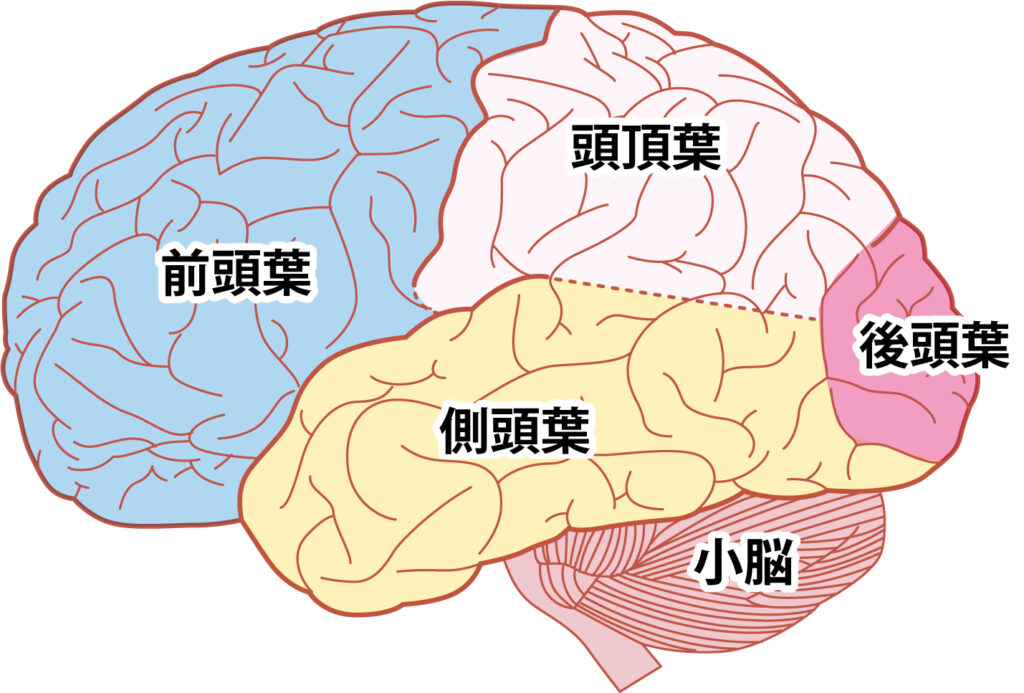
前頭葉
- 手足など、体の各部を動かす指令を出します。
- 思考・推理・理性・学習・選択などの高度な情報処理を司ります。
頭頂葉
- 皮膚や耳などから入る感覚情報を分析します。
- 空間を確認します。
後頭葉
- 人の顔や物の形など、目から入る情報を認識します。
側頭葉
- 耳から入る音や言葉の情報や情動に関係します。
- 側頭葉の内側には、記憶に関わる領域である海馬(かいば)があり、ここはてんかん発作の起こり始めとなることが多い部位です。
てんかん発作は、乳幼児から高齢者まで幅広い年齢層で発症する可能性があります。特に小児と高齢者で発症率が高く、人口100人のうち0.5~1人(0.5~1%)が発病するといわれています。
また、てんかん発作を起こしやすくする誘因として、睡眠不足や過労、ストレス、薬の飲み忘れや断薬などが知られています。
てんかんは、抗てんかん薬によって症状を抑えることが可能です。大部分は成人になるまでに治り、特に全身けいれんなどの発作がないものほど治りやすいことが知られています。
部分発作・全般発作
てんかん発作は脳の一部から始まる「部分発作」と右脳と左脳が同時に興奮状態に巻き込まれる「全般発作」の大きく2つに分類されます。
部分発作
部分発作は、脳の一部の神経細胞が異常興奮を起こし発作が始まるタイプのものです。
発作時に意識障害がない場合は「単純部分発作」といい、意識障害を伴っている場合は「複雑部分発作」といいます。
単純部分発作
意識はあり、からだの一部がひきつる、ピクピクします。
また、からだの一部がヒリヒリ、チクチクすると感じることもあります。

複雑部分発作
ボーッとして、意識がはっきりとせず、口をもぐもぐさせる、口をペチャペチャならす、周囲を歩き回るといった行動がみられることがあります(自動症)。
発作後、もうろうとした状態が続くことがあります。

全般発作
全般発作は脳全体の神経細胞が異常興奮を起こすことで発作が起きるタイプのものです。
またミオクロニー発作以外では意識消失を伴います。意識を短時間失うような発作から、体の筋肉がけいれんしたり、こわばったりするものまでさまざまな発作症状があります。
欠神発作
意識を失いボーッとする、会話や動作が中断するといった症状がみられます。
発作の始まりと終わりがはっきりしない場合もあります。
数秒〜数十秒続きます。

ミオクロニー発作
全身あるいは手足が一瞬ピクッとする発作で、物を落とすことがあります。

脱力発作
急にからだの力が抜けて、物を落としたり、からだごと前や後ろに倒れてケガをすることがあります。

強直発作
全身に力が入り、突っ張った状態になります。また、倒れることもあります。
発作時間は数秒〜1分以内です。
頭部や上半身を屈曲(くっきょく)するだけの数秒の短い発作もよくみられます。

強直間代発作
突然意識を失って強直発作がおこり、その後に間代発作がおこります。

部分発作だけで治まることもあれば、部分発作から始まり、全般発作に変化する二次性全般化発作もあります。
大きく4つに分類
特発性部分てんかん
脳にはっきりとした病変はありませんが、体質により脳の一部で体質により過敏になり、神経細胞の異常興奮がおこるため、部分発作が起こります。幼児期から学童期に多く発症しますが、成長とともに自然に治るものが大半です。体質による過敏性が、成長とともにやわらいでいくこともあると考えられています。
特発性全般てんかん
脳にはっきりとした病変はありませんが、脳全体が過敏になり異常興奮がおこることで全般発作が起こります。多くは小児期から思春期にかけて発症し、25歳以上の発症はまれです。薬物療法が効果的で適切な治療を続けているかぎり、発作は起こりにくくなります。ただし薬を辞めると途端に再発する場合があるので注意が必要です。
症候性部分てんかん
発作の引き金となる病変があると考えられ、部分発作を起こすてんかんです。原因がさまざまゆえ、年齢を問わず発症する可能性があります。薬物療法が効きにくいといわれていて、発作の抑制が難しい場合もあります。病変を切除することで発作が起こらなくなることもあります。
症候性全般てんかん
発作の引き金となる病変があると考えられ、全般発作を起こすてんかんです。
多くは幼児期〜思春期に発症します。また発作が頻繁で、部分発作も全般発作もみられる場合が多いといわれています。てんかんを繰り返すことで知的発達面にも遅れが出やすくなります。
発作の誘因
一般的に発作の誘発因子と言われるものには、発作を起こしやすくする状況と、発作を起こす特定の刺激の2種類があります。
発作の起こりやすい状況
- 睡眠不足
- 体温上昇
- 精神生活上の問題
- 身体的疲労
- 飲酒
- 抗てんかん薬の急激な変更や中断
- 抗精神病薬や抗うつ薬
睡眠不足
睡眠不足単独で発作が起こりやすくなる人がいます。代表は若年ミオクロニーてんかんの患者さんですが、状況は人により異なります。ある人は「午前3時過ぎに寝ると、翌朝必ずけいれん発作が起こる」とおっしゃいます。別の人は「3日以上1時過ぎまで起きているとけいれんが起こる」とおっしゃいます。ご自身のパターンを知り、それを避けることが大切です。

体温上昇
体温上昇は、感染症の時だけではありません。入浴も同じです。入浴時間を短くする、シャワー浴にするなど工夫をします。直腸温を調べた結果、湯から上がってからも体温は上昇し続けていることが分かっています。湯上りで着替えている最中に発作が起こると聞くのは、このためだと思われ、湯から上がってからも注意が必要です。屋外で直射日光を浴びたり、屋内でも真夏の暑い日など環境温の上昇でも体温は上昇します。ドラベ症候群の方のように、特に体温上昇に敏感なてんかんのある人でも、タオルで作ったマフラーに冷却材を入れて首に巻くなどの工夫することで、夏でも屋外に出ることができます。

精神生活上の問題
精神的緊張が長く続くと発作が起こりやすくなる人がいます。日中出かけるところがなく、家で何もするでもなくボンヤリTVを見る生活を起こっていた人が、作業所に通うようになったら、発作がピタリと止まり、薬も減らすことができ、その結果眠気やふらつきの副作用もなくなったという、夢のような話を聞いたことがありますが夢ではありません。事実です。何人もそのような人を見てきました。昼間活動することがいかに重要か教えてくれます。

身体的疲労
過度の疲労も誘発因子になることがありますが、たとえば登山、サッカーやバレーボール、マラソンを行なっている最中にというより、何日もハードな部活の練習をするといった状況で起こりやすいように思います。
飲酒
アルコールは神経の活動を抑制する物質ですから、てんかんには悪くないように思われます。事実発作は、飲酒の最中ではなく、飲酒後しばらくしてから起こります。夕方に飲酒したとしたら、明け方に布団の中でけいれんを起こしていたといったパターンが多いように思われます。アルコールは抗てんかん薬に比べて冷めるのが早いため、抑制が急激になくなったことの反動で発作が起こるのかも知れません。アルコールは、社会通念上摂取する必要のある時以外は避けた方が無難ですが、発作の起こりやすさは人により異なります。

抗てんかん薬の急激な変更や中断
服用中の抗てんかん薬を減量する際には、医師の指示に従い計画的に行う必要があります。突然中止すると、てんかん重積状態といって、多くの場合けいれん発作が止まらなくなり、救急処置を要すことがあります。飲み忘れも発作を起こしやすくする状況のひとつです。飲み忘れに気が付いたら、食後服用などの指示に構わずすぐに服用してください。そのためには予備の薬を常に持ち歩く必要があります。災害時に家に帰れないことも考慮したら3日分程度を持ち歩くとよいでしょう。災害に備えて、職場などに3〜4日分常備しておくこともお勧めします。

抗精神病薬や抗うつ薬
ある種の抗精神病薬や抗うつ薬、抗アレルギー剤がてんかん発作を誘発することはよく知られていますが、実際の頻度はそれほど多くありません。これらの薬を服用する必要がある場合には、避けるのではなく注意深くはじめればよいと思われます。いきなり大きなけいれんが起こるというより、いつもの発作が増えることが多いように感じています。

てんかん発作はきっかけなく起こることも多いですが、特定の状況において発作が起こりやすいことがあります。どのような状況でどの程度発作が起こるかは、患者さんによって違います。
対処を考えるためには、今までどのような状況で発作が起こりやすかったかを振り返る必要があります。どのような状況で発作が起こりやすかったかを把握するためにも発作の記録を付けておくとよいでしょう。
反射性に発作が起こる
- 精神活動
- 感覚刺激
- 運動刺激
精神活動
特定の刺激や行為がしばらく続いたあとに発作が起こることがあります。計算やパズル、読書、パチンコ、テレビゲームを長時間行うことを避け、適宜休憩をとることが大切です。

感覚刺激
光がきっかけとなる場合は、サングラスを着用するなど光を避ける工夫をしてください。木洩れ日やブラインドなどのしま模様でも発作のきっかけとなることがあります。目をそらすことでも発作を予防できるかもしれません。

運動刺激
スポーツは一般的に発作を遠ざけます。精神的リフレッシュ効果もあり、てんかんがあっても可能な限り積極的にスポーツを取り入れることが大切です。反面、危険も伴うので、リスク管理も必要です。
てんかんの検査
てんかんのある方は、血液検査、脳波検査、画像検査、長時間記録ビデオ脳波モニター検査を行います。
血液検査
てんかんと似たような症状は、一部の薬剤による影響・中毒や、低血糖や電解質の異常などによって引き起こされることもあるため、それらの病気を除外する目的で血液検査を行います。
脳波検査
てんかんの診断に必須の検査です。頭皮に電極を装着し、脳の神経細胞の電気的な活動を波形として記録します。
てんかん患者では、発作が生じていなくても脳波で異常な電気活動がみられることがあります。
一般的な脳波検査は暗く静かな室内で安静にした状態で行われ、てんかん発作を誘発するために光を点滅させる、過呼吸をさせて負荷をかけながら反応を評価する検査も多くの場合行います。
画像検査
脳自体に腫瘍などてんかん発作を引き起こす病気などがないか調べるために、CTやMRIを用いた画像検査が行われます。一部の症例では、さらに詳しくてんかんの焦点を調べるのに、脳血流検査(SPECTなど)や脳の代謝をみるためのPET、深部のてんかん性異常を検出するための脳磁図(MEG)を行うこともあります。
長時間記録ビデオ脳波モニター検査
注意しないと見過ごされる発作や、思いもよらない症状がてんかん発作である場合もあります。
その場合は、発作状況のビデを撮影と脳波検査を同時に行う「長時間記録ビデオモニター検査」を行います。専門病院でなければできない検査なので、てんかん専門医の受診が勧められます。
この検査では、脳のどの部分から発作が始まり、どのように拡がっていくかも確認できるため、手術に必要な情報を得るためにも行われます。検査は、夜間を通して行うために入院する必要があります。脳波を連続記録しながら発作が起こるのを待ちますが、寝たままではなく自由に動くことができるので、患者さん本人の負担は少なくて済みます。
てんかんの診断
身体所見
- 発作が起きた状況、時間
- 発作の持続時間
- 意識は保たれていたかどうか
- 歩きまわったり、舌をなめるような、普段はしない異常な行動があったかどうか
- 震えは左右どちらから始まったか?
- 突っ張った姿勢なのか、両手足ががくがくしていたのか?
診断のためには、どのような発作で、どうしててんかんになったのかを把握するため、詳しくお話を聞くこと(病歴)が最も大切です。
また、包括診療をするためには、現在の職業や家庭環境などの社会的な状況をお伺いした後に、各種の検査で診断の確認を行い、治療方針を決定することになります。
治療法
画像で異常が明らかでない場合は治療の主体は服薬になります(抗てんかん薬という薬をのんでいただきます)。基本は一種類の薬で治療をすることを目指しますが、数種類の薬を服薬していただく必要のある患者さんも多くみられます。画像で異常が明らかな場合は、手術治療などの適応を考慮する必要があります。
抗てんかん薬を内服することで、大部分の方は発作が抑制され、さらに一部の方では数年後には薬をやめることができるようになります。抗てんかん薬を内服しても発作が充分に抑えられない場合には、脳外科手術により発作が抑制されることもあり、食事療法や迷走神経刺激術といった他の治療により発作が軽減する方もいます。
抗てんかん薬
てんかんは、主に抗てんかん薬により治療します。抗てんかん薬はてんかん発作を起こさないように、大脳の過剰な電気的興奮を抑える働きをもっており、発作を起こす可能性のある間は、続けて飲む必要があります。
現在、日本には多くの種類の抗てんかん薬がありますが、薬にはどのような発作に効果があるかが分かっているので、医師は発作のタイプを考慮し、また年齢や性別、体重、合併症や服用中の薬との飲み合わせ、過去の副作用の経験なども考えてその人に合った抗てんかん薬や使用量を選んでいきます。
外科手術治療法
最近は手術が可能な患者さんには積極的に脳の手術をするようになってきました。
抗てんかん薬2〜3種類以上を飲み十分な血中濃度が得られても、発作の回数が多く止まらない場合も手術が考慮されます。精神発達障害や異常な行動がある場合、手術によって発作が消失すると、これらの状態も改善することが知られており、早期の外科手術で発作を抑えることが勧められます。但し、遺伝子異常によるてんかんや、筋ジストロフィーなどの進行性疾患によるてんかんは手術の対象になりません。
その他の治療法
迷走神経刺激療法
薬剤抵抗性てんかんの補助治療として、迷走神経刺激療法があります。この治療法は電気刺激を出す小さな器機を体に埋め込んで、迷走神経を毎日、一定の間隔で刺激することにより、てんかん発作の回数を減らしたり、発作の程度を軽くする療法です。
ケトン食療法
糖や炭水化物を減らして脂肪を増やした食事を摂ることで、脂肪が分解されてケトン体が体内で作られることで効果を発揮します。ケトン食療法では、高脂肪・低炭水化物食を続けることで、約半数の患者さんで発作頻度が半減するといわれています。
ACTH療法
ACTHは脳下垂体ホルモン(副腎皮質刺激ホルモン)で、昔からウエスト症候群や一部の発作の原因が明らかである全般てんかん(症候性全般てんかん)に対して筋肉注射がよく効くとして用いられています。特にACTH療法はウエスト症候群の治療に最も有効とされ、発症後できるだけ早く使用すべきと考えられています。ただし、現状では最適な使用方法が確立していないため、副作用を軽減するために、可能な限り少ない量で短期間の投与が勧められています。
まとめ
てんかんは年齢・性別・環境に関わらず発作は発症しますが、日常生活を送る際にさまざまな工夫を行い正しく服薬を続けることで、ほとんどの場合発作を防ぐことができます。
仕事や日常生活を支障なく過ごすために、自分がどのような時に発作を起こしやすいかということを把握しておき、また発作が起きた時の対処法を周囲の人に知っておいてもらうようにしましょう。


コメント